関節再建センター
関節再建センター
当センターでは主に股関節・膝関節の病気で困っておられる患者様に対して、新しい医療器機と技術を用いた診断と治療を専門に行います。
人工股関節置換術ではコンピューターシミュレーションにより正確な手術が可能で、早期社会復帰可能な最小侵襲手術(MIS)も取り入れています。高度変形例、再置換例などにも対応しています。膝関節では症状の改善と関節変形の進行を防止することが可能な高位脛骨骨切り術はもちろん、自分の骨を残し関節・軟骨の自己修復能力を生かした関節温存手術にも力を入れています。当センターでは、より良い診療を受けられるよう質の高い医療の提供に努め、患者様がいつまでも自分の脚で自立した生活できるようサポートします。
医師紹介
平成26年卒業

令和4年卒業

令和6年卒業
主な対象疾患
- 変形性股関節症
- 寛骨臼形成不全
- 大腿骨頭壊死
- 変形性膝関節症
- 膝骨壊死
- 関節リウマチ
主な検査・設備
- 人工股関節置換術
- 股関節骨切り術(骨盤・大腿骨)
- 人工膝関節置換術
- 単顆型人工膝関節置換術
- 高位脛骨骨切
股関節の構造と症状
股関節の構造
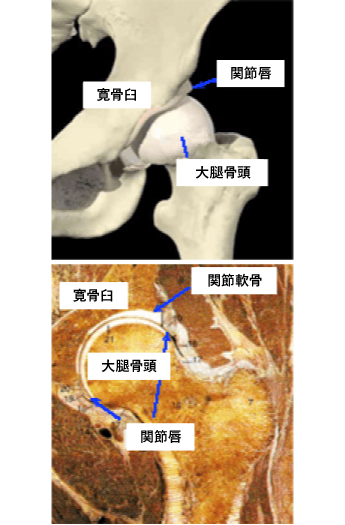
骨盤には臼のようなくぼみがあり、寛骨臼(かんこつきゅう)といいます。大腿骨(太ももの骨)の上端は球形になっており、 大腿骨頭(だいたいこっとう)といいます。股関節は大腿骨頭が寛骨臼の中にすっぽりとはまり込んだ構造をしており、安定した状態で色々な方向に動くことが特徴です。寛骨臼・骨頭の表面は関節軟骨に覆われており、非常に滑らかに動かすことが出来ます。寛骨臼の辺縁には関節唇(かんせつしん)があり、安定性をさらに高める役目をしています。
股関節は、脚のつけ根で体重を支え、立つ・歩く・座る等の動作の要として働く重要な関節です。常に大きなストレスを受けており、歩く時には体重の2ー3倍の力が加わっています。このため、股関節の病気や外傷で、痛みや動きの制限が出現すると、歩行や日常生活動作に支障をきたします。
股関節の症状
股関節が障害されると様々な症状が出現します。
疼 痛
通常は脚のつけ根(鼠径部)に痛みが出現します。最初は立ち座りや歩き始めに痛みを感じ、その後歩行時や安静時にも痛みが出るようになります。痛みは,腰やお尻あるいは太ももや膝に出ることもしばしばです。腰や膝を検査して異常が無い場合は、股関節も調べることをお勧めします。
可動域制限
変形が進行すると関節の動き(可動域)が悪くなります。特に股を開いたり伸ばすことが制限されます。
筋力低下
痛みなどのため脚をかばっていると、筋力が弱くなり、自分の体重を十分に支えられなくなります。
脚長差
骨頭が上方にずれる(亜脱臼)と脚が短くなります。
跛 行
歩く時に脚を引きずる様になります。これらの症状により、歩行・立ち座りなど日常生活動作に支障をきたし、生活の質(QOL)が低下します。
股関節の病気
寛骨臼形成不全
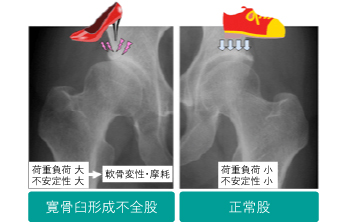
正常の股関節では、骨頭は寛骨臼にしっかりと被われており、レントゲン写真では骨頭の85-90%程度被覆されています(写真右)。ところが、寛骨臼の発育が悪く、骨頭が十分に被覆されていない状態となることがあり、これが寛骨臼形成不全です(写真左)。
このような状態は、日本人の特に女性に多く見られ、欧米人には少ないと言われています。赤ちゃんの頃の先天性股関節脱臼(発育性股関節形成不全)の治療後や成長段階で寛骨臼が十分に発育しなかった場合に発生します。
これ自体は病気と言うより骨の形態異常であり、無症状のこともよくあります。しかし、寛骨臼のかぶりが悪いと、 関節の体重を支える範囲が狭く骨頭にかかる荷重負荷が集中し、また関節が不安定となるため、症状が出ることがあります。そして、次に述べる変形性股関節症に進行することが最大の問題です。
変形性股関節症
加齢や荷重のストレスにより関節軟骨が変性・摩耗し、その結果骨・関節が変形する病気で、成人の股関節疾患の中で多くみられる病気です。進行すると痛みや関節の動きの制限などのため、歩行や日常生活動作が障害されます。原因のはっきりしない「一次性」と何らかの原因により発症する「二次性」股関節症があります。
わが国では、二次性股関節症がほとんどで、その中でも先天性股関節脱臼(発育性股関節形成不全)や寛骨臼形成不全に起因するものが多いです。
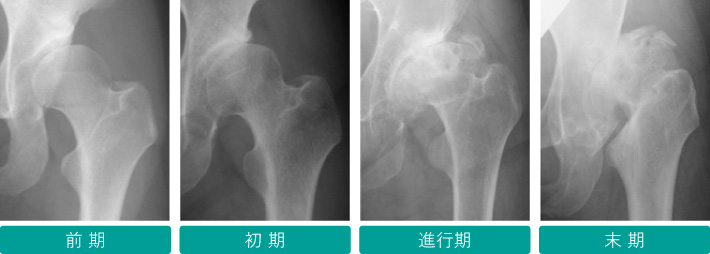
- 【前 期】
- 寛骨臼形成不全などはあるものの関節裂隙(軟骨のすき間)は保たれる。
- 【初 期】
- 関節裂隙の狭小化を認める。
- 【進行期】
- 関節裂隙が一部消失する。
- 【末 期】
- 関節裂隙がほとんど消失し、高度の変形を認める。
大腿骨頭壊死症
大腿骨頭を栄養する血行が障害され、骨頭が壊死を起こす病気です。壊死した骨は弱くなり、体重を支えきれずにつぶれてしまい(圧潰)、激しい痛みが出現します。放置すれば、変形性股関節症に進行します。原因がわからない特発性と骨折・脱臼の後など原因がはっきりした続発性に分けられ、特発性の中ではステロイドホルモン剤をたくさん投与された方やアルコールを多飲された人に起こりやすいことがわかっています。特発性大腿骨頭壊死症は、厚生労働省の特定疾患(難病)に指定されており、手続きをすれば治療費の補助が受けられます。
治療は現在のところ確立された薬物療法はなく、手術治療が主に行われます。年齢・壊死の大きさや位置・骨頭圧潰の程度等を考慮して、手術を行うかどうか、また手術の方法を決定します。若年者で壊死範囲が小さく骨頭圧潰の少ない場合は、自分の骨頭をできるだけ温存する骨切り術をまず考慮し、高齢者や骨頭圧潰の進行してしまった場合には、人工骨頭置換術や人工股関節置換術を行います。
股関節の手術
人工股関節置換術(Total Hip Arthroplasty、 THA)
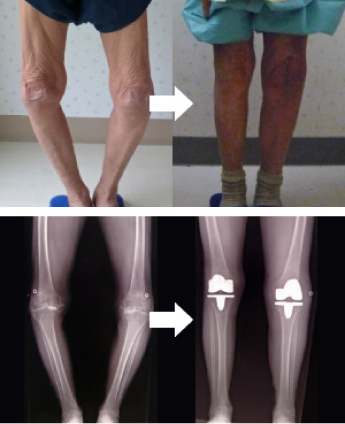
変形性股関節症・大腿骨頭壊死などの病気により、関節が高度に破壊された場合に行う手術です。
人工関節に入れ替えることにより、痛みが軽減する。関節の動きが良くなる。脚の長さが揃う。歩きやすくなる。等の効果があり、総合的に日常生活動作の改善・生活の質(QOL)の向上が期待できます。人工股関節の耐久性は、手術手技の進歩・インプラントのデザイン・材質の改良により大きく向上し、20年以上の長期成績が見込まれています。
手術では、骨頭を切除し寛骨臼を掘削してインプラントを設置します。インプラントには、寛骨臼側の金属製のカップと軟骨の役目をするライナー、大腿骨側のステムと骨頭があります。インプラントの固定方法には、骨とインプラントの間を骨セメントで固定するセメント人工関節とインプラントと骨を直接癒合させるセメントレス人工関節があります。当センターでは初回THAのほとんどでセメントレスタイプのインプラントを使用しており、患者様の骨が弱い、骨の欠損が大きい等の場合には、セメントタイプのインプラントを使用しています。
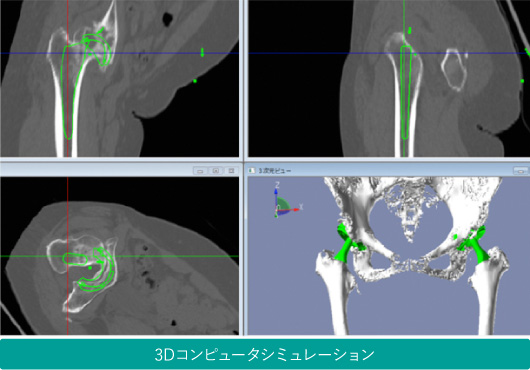
術前にはCTデータを利用した3次元コンピューターシミュレーションを行うことにより、それぞれの関節・骨の形態に適した手術手技・インプラントを選択し、術中にはポータブルナビゲーションを使用することにより正確な手術が可能です。また、初回THAのほとんどで皮膚切開が小さく、筋肉、腱を切らない最小侵襲アプローチ(MIS-ALS)で手術を行っており、早期社会復帰が可能です。
術後は2日目から全荷重での歩行訓練を開始し、術後2~3週間で杖歩行での退院が可能です。退院後は筋力が回復し関節が安定すれば、日常生活に特に制限無く正座など和式の生活も可能です。スポーツも、水泳、ウォーキング、ゴルフなど衝撃の少ない種目であれば行うことが出来ます。
関節温存手術
私たちの骨・関節は生きています。手術により関節の適合性・安定性を改善させると、病気の進行を防止できたり、骨の持つ再生能力により変形を修復させることが出来ます。患者様が若年で、関節変形が軽度の場合には、状態によってこのような自分の骨を利用した関節温存手術が可能です。
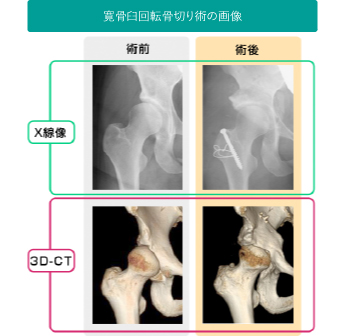
寛骨臼回転骨切り術(RAO)
寛骨臼形成不全があり、まだ軟骨の摩耗が少ない時期に行う手術です。股関節の外側からアプローチし、寛骨臼をくり抜くように球状に骨切りし、寛骨臼を外方へ回転移動させて、骨頭のかぶりを改善させ関節を安定化させます。前期~初期の変形性股関節症で50歳以下の方に適応があります。軟骨の摩耗が進行していたり、年齢が40歳以上の場合には、成績が不安定となりやすいため注意が必要です。術後2~3週から部分荷重を始め、6週で杖歩行で退院します。
低侵襲寛骨臼回転骨切り術(SPO)
これまで行われてきたRAOは、非常に優れた手術ですが、股関節の外側に20cm以上の大きな皮膚切開が必要であること、大転子という骨を骨切りすること、骨盤の外側にある中殿筋にダメージが加わり、術後の筋力回復に時間がかかること等の問題があり、患者様にとっても負担の大きな手術でした。そこで、2018年から前方アプローチによる低侵襲寛骨臼回転骨切り術(SPO)を導入しました。
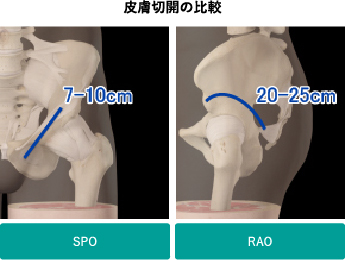
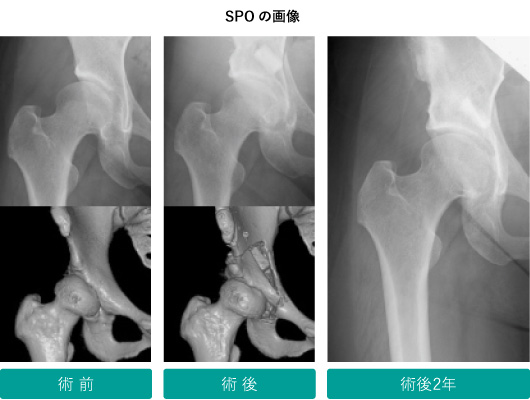
SPOは、鼠径部に7-10cmの皮膚切開を加え、股関節前方から寛骨臼を骨切りする方法です。この方法では、骨盤の外側の筋肉を傷つけることなく手術を行うことができるため、術後の筋力回復が良好であること、皮膚切開が小さくほとんど下着に隠れる程度で済むことが大きな利点です。また、3次元コンピューターシミュレーションにより術前計画を立て、術中にこれに基づいてイメージで確認しながら手術を行うため、より安全で正確な手術を行うことができます。
膝関節の構造と症状
膝関節の構造
「ひざ」(膝関節)は人体で最も大きな関節で、「太もも」(大腿骨:だいたいこつ)と「すね」(脛骨:けいこつ)の継ぎ目にあたります。さらに前方に「お皿」膝蓋骨(しつがいこつ)があり、この3種類の骨から成り立っています。大腿骨と脛骨の間には靭帯(じんたい)といわれるひもが4本ついていて、この靭帯により膝関節の前後左右の安定性が保たれています。大腿骨と脛骨、膝蓋骨と大腿骨の接触面(関節面)は関節軟骨(かんせつなんこつ)というクッションで覆われており、大腿骨と脛骨の関節面にはさらに半月板(はんげつばん)という三日月形のもう1つのクッションがあります。
膝関節は脚の中央で体重を支え、曲げたり(屈曲)、伸ばしたり(伸展)することで、立つ、歩く、座るなどの様々な動作を行うことができます。膝関節の可動域はとても広く、屈曲角度は、歩く時で60度、床に座ると100度、正座をする時で140度となります。膝関節は体重を支える関節であり、歩く時には体重の2~3倍、階段の昇り降りで3~4倍、走行で5倍以上の負荷がかかります。このため、膝関節の病気や外傷で、痛みや動きの制限が出現すると、歩行や日常生活動作に支障をきたします。
膝関節の症状
膝関節が障害されると様々な症状が出現します。
疼 痛
通常はひざに痛みが出現します。最初は立ち座りや歩き始めに痛みを感じ、その後歩行時や安静時にも痛みが出るようになります。
可動域制限
変形が進行すると可動域が悪くなります。膝を伸ばしても膝の裏が床から浮くようになったり、正座ができなくなります。
筋力低下
痛みなどのため脚をかばっていると、筋力が弱くなり、自分の体重を十分に支えられなくなります。
変形(O脚、X脚)
徐々にO脚(内反)またはX脚(外反)になっていきます。
跛 行
歩く時に脚を引きずる様になります。これらの症状により、歩行・立ち座りなど日常生活動作に支障をきたし、生活の質(QOL)が低下します。
膝関節の病気
変形性膝関節症
原因は関節軟骨の老化によることが多く、肥満や素因(遺伝子)も関与しています。また骨折、靱帯や半月板損傷などの外傷、化膿性関節炎などの感染の後遺症として発症することがあります。加齢によるものでは、関節軟骨が年齢とともに弾力性を失い、使い過ぎによりすり減り、関節が変形します。初期には膝の関節内に水がたまり、立ち上がりや歩き始めなどの動作の開始時に痛みを生じるようになります。徐々にO脚(X脚になるのはごく一部)となり膝の動きが悪くなり、安静時にも痛みが出るようになります。
大腿骨顆部骨壊死症
一般的に60歳以上の中高年の女性に多くみられる膝の病気です。主に大腿骨の内側に壊死が生じます。特に発症時は膝の激痛、夜間の痛みを伴うことも少なくありません。レントゲン検査では、関節軟骨の下にある骨が丸く透けて見え、その周りは骨が硬くなってみえる骨硬化(こつこうか)像を呈します。しかし発症後1~2カ月はレントゲン検査では変化がみられないことがあり、診断できないこともあります。MRI検査では早期診断が可能です。病期が進むと、関節面は崩れ、さらに関節の隙間が狭くなり変形性膝関節症へと進行してしまうこともあります。
膝関節の手術
TKA(人工膝関節全置換術)
変形性膝関節症によって関節が高度に破壊され、強い膝の疼痛があり、膝の動きが悪くなっており、さらに膝の変形のため立ち上がり動作や歩行に支障のある患者様に行う手術です。人工関節に入れ替えることで外観はもとより膝痛が軽減し歩行能力を著しく改善し日常生活動作の改善、生活の質(QOL)の向上が期待できます。
全身麻酔で行います。膝の正面に11-14cmほど切開し、骨を切除し、バランスを矯正した後に金属とポリエチレンからなる人工の関節を設置します。インプラントの固定にはセメントを使用し、術直後から強固な固定が期待できます。術前にはCTデータを利用した3次元コンピューターシミュレーションを行うことにより、それぞれの関節・骨の形態に適した手術手技でより正確な手術が可能です。
手術翌日から全体重をかけた歩行訓練を開始します。片方の膝の手術の場合は個人差もありますが術後約4週間で杖歩行での退院が可能です。
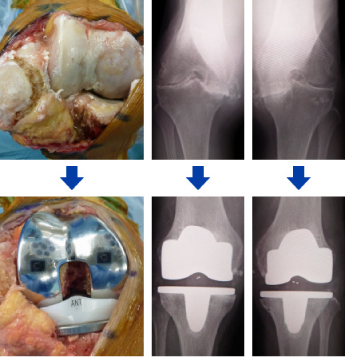
UKA(単顆型人工膝関節置換術)
大腿骨顆部骨壊死症や変形性膝関節症で内側(外側はまれです)の軟骨だけが傷んでしまった場合に行う手術です。TKA(人工膝関節全置換術)に比べ膝への負担が少なく(低侵襲)、回復も早いのが特徴です。
脊椎麻酔で行います。8-10cmほど切開し、十字靱帯は残したまま、内側の骨を切除し、金属とポリエチレンからなる人工の関節を設置します。手術翌日から全体重をかけた歩行訓練を開始します。ほとんどの場合翌日から短距離の歩行が可能です。片方の膝の手術の場合は個人差もありますが術後約2週間で杖歩行での退院が可能です。
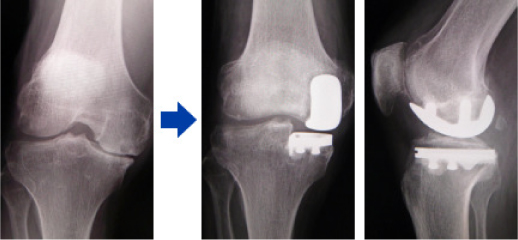
HTO(高位脛骨骨切り術)
HTO(高位脛骨骨切り術)とは、脚の形をO脚からX脚に変える手術で、内側に偏った自重のストレスを、すねの骨を切って角度を変えることで、外側に移動させる方法です。O脚の変形性膝関節症や大腿骨内顆の骨壊死に対して手術を行います。
自分の関節を温存(靱帯や軟骨は切除しない)し、機能を維持することができるため、術後の違和感は少なく、日常生活にほとんど制限がありません。術前の可動域にもよりますが術後に正座ができる方も多く、またスポーツ活動への復帰も可能です。実際に当院で手術した方がジョギング、山登り、ゴルフ、踊りなどへ復帰しています。
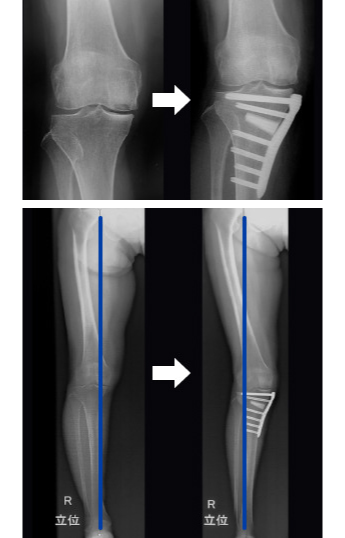
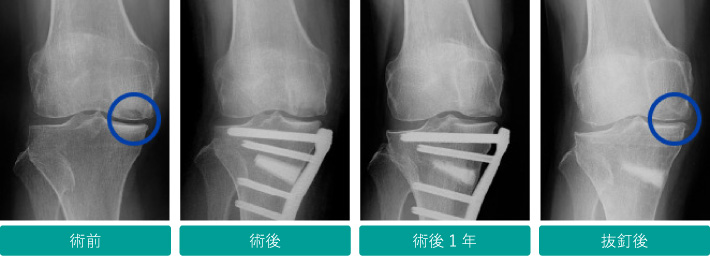
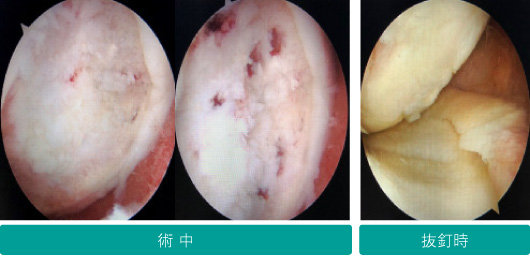
全身麻酔で行います。1cmほどの切開を2カ所行い、まず関節鏡で膝関節の状態を観察し内顆への処置を行います。次に下腿内側に8-10cmほどの切開を行い、術前計画に沿って骨切りし、すきまにいずれ自分の骨に置き換わる人工骨を挿入して、チタン製のプレートで固定します。術後1年程度で再度膝関節の観察とプレートの抜去を行います。この際傷んでいた軟骨の再生が見られることが多くあります。
手術翌日から歩く練習、膝を曲げる訓練を始めます。最初の1週間は部分荷重(体重の半分ほど)で歩行を行い、2週目からは全体重をかける練習をします。片方の膝の手術の場合は個人差もありますが術後4週間ほどで杖歩行での退院が可能です。
人工関節の医療費案内
入院費概算例(いずれも片側の場合)
保険の種類(70歳未満の方)
| 手術の 種類 | 一般 (3割) | 年収約1,160万円~(ア)※ | 年収約770~1,160万円(イ)※ | 年収約370~770万円(ウ)※ | 年収約370万円~(エ)※ | 住民税非課税(オ)※ |
|---|---|---|---|---|---|---|
| 人工股関節 (THA) | 70万 | 27万 | 19万 | 11万 | 57,600円 | 35,400円 |
| 人工膝関節 (TKA) | 60万 | 26万 | 18万 | 10万 | 57,600円 | 35,400円 |
| 人工膝関節 (UKA) | 60万 | 26万 | 18万 | 10万 | 57,600円 | 35,400円 |
【別途食事代・室料差額等あり】
保険の種類(70歳以上の方)
| 手術の 種類 | 前・後期高齢者 (3割) | 前・後期高齢者 (1割~2割) | 住民税非課税世帯 (Ⅱ)※ | 住民税非課税世帯 (Ⅰ)※ |
|---|---|---|---|---|
| 人工股関節 (THA) | 11万 | 44,400円 | 24,600円 | 15,000円 |
| 人工膝関節 (TKA) | 10万 | 44,400円 | 24,600円 | 15,000円 |
| 人工膝関節 (UKA) | 10万 | 44,400円 | 24,600円 | 15,000円 |
【別途食事代・室料差額等あり】
印の限度額及び減額を受けるためには、加入する健康保険から事前の申請による所得区分の認定証を発行してもらう必要があります。また、上記はあくまでも概算ですので、患者様の状態によって金額が前後することがありますことを予めご了承ください。
限度額認定証とは
事前に保険者から限度額適用認定証の交付を受けることで、病院窓口での支払いを自己負担限度額までにとどめることができます。
詳細は各保険者、もしくは入退院フロントの窓口にお問い合わせください。
手続きの流れ
- 申請書類を入手し、申請手続きの方法などを確認
- 申請書類の記入および各保険者へ提出
- 各保険者の窓口より限度額適用認定証を入手
- 入手した限度額適用認定証を病院に事前に提示
- 病院での医療費の支払いが自己負担限度額までとなります
限度額適用認定証の申請窓口
限度額適用認定証を申請する窓口は、加入されている保険の種類によって異なります。
| 保健の種類 | 申請する窓口(保険者) |
|---|---|
| 国民健康保険の方 | 市役所・区役所・町村役場 |
| 全国健康保険協会の方 | 全国健康保険協会の各支部 |
| 組合保険・共済保険の方 | 各保険者の窓口 |
肢体不自由の自立支援医療(再生医療)制度とは
この制度は、身体に障がいがある人が自立した日常生活または社会生活を営むことが出来るよう、その障がいを除いたり軽減したりするための医療費の一部を助成するものです。
- この制度を利用できる方
身体障がい者手帳の交付を受けている18歳以上の方 (手帳をお持ちでない方につきましては、この制度の対象と診断されれば 自立支援医療の申請と同時進行で手帳を作成出来ます)
- 整形外科で給付の対象となる区分と主な医療
肢体不自由…人工関節置換術、関節形成術など
- 費 用
通常、医療費の自己負担は3割ですが、自立支援医療を利用すると原則1割に軽減されます。ただし所得の状況や医療の内容によって上限額が定められています。 入院時の食費、病衣、差額ベッド代、診断書料は自己負担となります。
所得によっては給付を受けられない場合がありますが、病院では患者様の所得の状況を把握しておりません。
申請に必要な書類は各市町村の窓口に設置してありますので、制度内容等詳細はお住まいの市町村役場の担当窓口でお尋ねください。
関節再建センター
当センターでは主に股関節・膝関節の病気で困っておられる患者様に対して、新しい医療器機と技術を用いた診断と治療を専門に行います。
人工股関節置換術ではコンピューターシミュレーションにより正確な手術が可能で、早期社会復帰可能な最小侵襲手術(MIS)も取り入れています。高度変形例、再置換例などにも対応しています。膝関節では症状の改善と関節変形の進行を防止することが可能な高位脛骨骨切り術はもちろん、自分の骨を残し関節・軟骨の自己修復能力を生かした関節温存手術にも力を入れています。当センターでは、より良い診療を受けられるよう質の高い医療の提供に努め、患者様がいつまでも自分の脚で自立した生活できるようサポートします。
主な対象疾患
- 変形性股関節症
- 寛骨臼形成不全
- 大腿骨頭壊死
- 変形性膝関節症
- 膝骨壊死
- 関節リウマチ
主な検査・設備
- 人工股関節置換術
- 股関節骨切り術(骨盤・大腿骨)
- 人工膝関節置換術
- 単顆型人工膝関節置換術
- 高位脛骨骨切
股関節の構造と症状
股関節の構造
骨盤には臼のようなくぼみがあり、寛骨臼(かんこつきゅう)といいます。大腿骨(太ももの骨)の上端は球形になっており、 大腿骨頭(だいたいこっとう)といいます。股関節は大腿骨頭が寛骨臼の中にすっぽりとはまり込んだ構造をしており、安定した状態で色々な方向に動くことが特徴です。寛骨臼・骨頭の表面は関節軟骨に覆われており、非常に滑らかに動かすことが出来ます。寛骨臼の辺縁には関節唇(かんせつしん)があり、安定性をさらに高める役目をしています。
股関節は、脚のつけ根で体重を支え、立つ・歩く・座る等の動作の要として働く重要な関節です。常に大きなストレスを受けており、歩く時には体重の2ー3倍の力が加わっています。このため、股関節の病気や外傷で、痛みや動きの制限が出現すると、歩行や日常生活動作に支障をきたします。

股関節の症状
股関節が障害されると様々な症状が出現します。
疼 痛
通常は脚のつけ根(鼠径部)に痛みが出現します。最初は立ち座りや歩き始めに痛みを感じ、その後歩行時や安静時にも痛みが出るようになります。痛みは,腰やお尻あるいは太ももや膝に出ることもしばしばです。腰や膝を検査して異常が無い場合は、股関節も調べることをお勧めします。
可動域制限
変形が進行すると関節の動き(可動域)が悪くなります。特に股を開いたり伸ばすことが制限されます。
筋力低下
痛みなどのため脚をかばっていると、筋力が弱くなり、自分の体重を十分に支えられなくなります。
脚長差
骨頭が上方にずれる(亜脱臼)と脚が短くなります。
跛 行
歩く時に脚を引きずる様になります。これらの症状により、歩行・立ち座りなど日常生活動作に支障をきたし、生活の質(QOL)が低下します。
股関節の病気
寛骨臼形成不全
正常の股関節では、骨頭は寛骨臼にしっかりと被われており、レントゲン写真では骨頭の85-90%程度被覆されています(写真右)。ところが、寛骨臼の発育が悪く、骨頭が十分に被覆されていない状態となることがあり、これが寛骨臼形成不全です(写真左)。

このような状態は、日本人の特に女性に多く見られ、欧米人には少ないと言われています。赤ちゃんの頃の先天性股関節脱臼(発育性股関節形成不全)の治療後や成長段階で寛骨臼が十分に発育しなかった場合に発生します。
これ自体は病気と言うより骨の形態異常であり、無症状のこともよくあります。しかし、寛骨臼のかぶりが悪いと、 関節の体重を支える範囲が狭く骨頭にかかる荷重負荷が集中し、また関節が不安定となるため、症状が出ることがあります。そして、次に述べる変形性股関節症に進行することが最大の問題です。
変形性股関節症
加齢や荷重のストレスにより関節軟骨が変性・摩耗し、その結果骨・関節が変形する病気で、成人の股関節疾患の中で多くみられる病気です。進行すると痛みや関節の動きの制限などのため、歩行や日常生活動作が障害されます。原因のはっきりしない「一次性」と何らかの原因により発症する「二次性」股関節症があります。
わが国では、二次性股関節症がほとんどで、その中でも先天性股関節脱臼(発育性股関節形成不全)や寛骨臼形成不全に起因するものが多いです。
- 【前 期】
- 寛骨臼形成不全などはあるものの関節裂隙(軟骨のすき間)は保たれる。
- 【初 期】
- 関節裂隙の狭小化を認める。
- 【進行期】
- 関節裂隙が一部消失する。
- 【末 期】
- 関節裂隙がほとんど消失し、高度の変形を認める。

大腿骨頭壊死症
大腿骨頭を栄養する血行が障害され、骨頭が壊死を起こす病気です。壊死した骨は弱くなり、体重を支えきれずにつぶれてしまい(圧潰)、激しい痛みが出現します。放置すれば、変形性股関節症に進行します。原因がわからない特発性と骨折・脱臼の後など原因がはっきりした続発性に分けられ、特発性の中ではステロイドホルモン剤をたくさん投与された方やアルコールを多飲された人に起こりやすいことがわかっています。特発性大腿骨頭壊死症は、厚生労働省の特定疾患(難病)に指定されており、手続きをすれば治療費の補助が受けられます。
治療は現在のところ確立された薬物療法はなく、手術治療が主に行われます。年齢・壊死の大きさや位置・骨頭圧潰の程度等を考慮して、手術を行うかどうか、また手術の方法を決定します。若年者で壊死範囲が小さく骨頭圧潰の少ない場合は、自分の骨頭をできるだけ温存する骨切り術をまず考慮し、高齢者や骨頭圧潰の進行してしまった場合には、人工骨頭置換術や人工股関節置換術を行います。

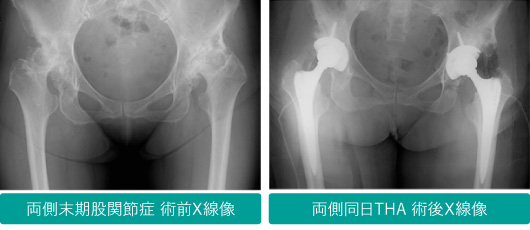
股関節の手術
人工股関節置換術(Total Hip Arthroplasty、 THA)
変形性股関節症・大腿骨頭壊死などの病気により、関節が高度に破壊された場合に行う手術です。
人工関節に入れ替えることにより、痛みが軽減する。関節の動きが良くなる。脚の長さが揃う。歩きやすくなる。等の効果があり、総合的に日常生活動作の改善・生活の質(QOL)の向上が期待できます。人工股関節の耐久性は、手術手技の進歩・インプラントのデザイン・材質の改良により大きく向上し、20年以上の長期成績が見込まれています。

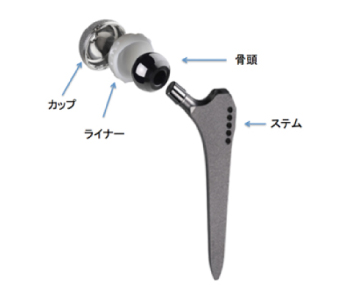
手術では、骨頭を切除し寛骨臼を掘削してインプラントを設置します。インプラントには、寛骨臼側の金属製のカップと軟骨の役目をするライナー、大腿骨側のステムと骨頭があります。インプラントの固定方法には、骨とインプラントの間を骨セメントで固定するセメント人工関節とインプラントと骨を直接癒合させるセメントレス人工関節があります。当センターでは初回THAのほとんどでセメントレスタイプのインプラントを使用しており、患者様の骨が弱い、骨の欠損が大きい等の場合には、セメントタイプのインプラントを使用しています。
術前にはCTデータを利用した3次元コンピューターシミュレーションを行うことにより、それぞれの関節・骨の形態に適した手術手技・インプラントを選択し、術中にはポータブルナビゲーションを使用することにより正確な手術が可能です。また、初回THAのほとんどで皮膚切開が小さく、筋肉、腱を切らない最小侵襲アプローチ(MIS-ALS)で手術を行っており、早期社会復帰が可能です。


術後は2日目から全荷重での歩行訓練を開始し、術後2~3週間で杖歩行での退院が可能です。退院後は筋力が回復し関節が安定すれば、日常生活に特に制限無く正座など和式の生活も可能です。スポーツも、水泳、ウォーキング、ゴルフなど衝撃の少ない種目であれば行うことが出来ます。
関節温存手術
私たちの骨・関節は生きています。手術により関節の適合性・安定性を改善させると、病気の進行を防止できたり、骨の持つ再生能力により変形を修復させることが出来ます。患者様が若年で、関節変形が軽度の場合には、状態によってこのような自分の骨を利用した関節温存手術が可能です。
寛骨臼回転骨切り術(RAO)
寛骨臼形成不全があり、まだ軟骨の摩耗が少ない時期に行う手術です。股関節の外側からアプローチし、寛骨臼をくり抜くように球状に骨切りし、寛骨臼を外方へ回転移動させて、骨頭のかぶりを改善させ関節を安定化させます。前期~初期の変形性股関節症で50歳以下の方に適応があります。軟骨の摩耗が進行していたり、年齢が40歳以上の場合には、成績が不安定となりやすいため注意が必要です。術後2~3週から部分荷重を始め、6週で杖歩行で退院します。

低侵襲寛骨臼回転骨切り術(SPO)
これまで行われてきたRAOは、非常に優れた手術ですが、股関節の外側に20cm以上の大きな皮膚切開が必要であること、大転子という骨を骨切りすること、骨盤の外側にある中殿筋にダメージが加わり、術後の筋力回復に時間がかかること等の問題があり、患者様にとっても負担の大きな手術でした。そこで、2018年から前方アプローチによる低侵襲寛骨臼回転骨切り術(SPO)を導入しました。

SPOは、鼠径部に7-10cmの皮膚切開を加え、股関節前方から寛骨臼を骨切りする方法です。この方法では、骨盤の外側の筋肉を傷つけることなく手術を行うことができるため、術後の筋力回復が良好であること、皮膚切開が小さくほとんど下着に隠れる程度で済むことが大きな利点です。また、3次元コンピューターシミュレーションにより術前計画を立て、術中にこれに基づいてイメージで確認しながら手術を行うため、より安全で正確な手術を行うことができます。

膝関節の構造と症状
膝関節の構造
「ひざ」(膝関節)は人体で最も大きな関節で、「太もも」(大腿骨:だいたいこつ)と「すね」(脛骨:けいこつ)の継ぎ目にあたります。さらに前方に「お皿」膝蓋骨(しつがいこつ)があり、この3種類の骨から成り立っています。大腿骨と脛骨の間には靭帯(じんたい)といわれるひもが4本ついていて、この靭帯により膝関節の前後左右の安定性が保たれています。大腿骨と脛骨、膝蓋骨と大腿骨の接触面(関節面)は関節軟骨(かんせつなんこつ)というクッションで覆われており、大腿骨と脛骨の関節面にはさらに半月板(はんげつばん)という三日月形のもう1つのクッションがあります。
膝関節は脚の中央で体重を支え、曲げたり(屈曲)、伸ばしたり(伸展)することで、立つ、歩く、座るなどの様々な動作を行うことができます。膝関節の可動域はとても広く、屈曲角度は、歩く時で60度、床に座ると100度、正座をする時で140度となります。膝関節は体重を支える関節であり、歩く時には体重の2~3倍、階段の昇り降りで3~4倍、走行で5倍以上の負荷がかかります。このため、膝関節の病気や外傷で、痛みや動きの制限が出現すると、歩行や日常生活動作に支障をきたします。
膝関節の症状
膝関節が障害されると様々な症状が出現します。
疼 痛
通常はひざに痛みが出現します。最初は立ち座りや歩き始めに痛みを感じ、その後歩行時や安静時にも痛みが出るようになります。
可動域制限
変形が進行すると可動域が悪くなります。膝を伸ばしても膝の裏が床から浮くようになったり、正座ができなくなります。
筋力低下
痛みなどのため脚をかばっていると、筋力が弱くなり、自分の体重を十分に支えられなくなります。
変形(O脚、X脚)
徐々にO脚(内反)またはX脚(外反)になっていきます。
跛 行
歩く時に脚を引きずる様になります。これらの症状により、歩行・立ち座りなど日常生活動作に支障をきたし、生活の質(QOL)が低下します。
膝関節の病気
変形性膝関節症
原因は関節軟骨の老化によることが多く、肥満や素因(遺伝子)も関与しています。また骨折、靱帯や半月板損傷などの外傷、化膿性関節炎などの感染の後遺症として発症することがあります。加齢によるものでは、関節軟骨が年齢とともに弾力性を失い、使い過ぎによりすり減り、関節が変形します。初期には膝の関節内に水がたまり、立ち上がりや歩き始めなどの動作の開始時に痛みを生じるようになります。徐々にO脚(X脚になるのはごく一部)となり膝の動きが悪くなり、安静時にも痛みが出るようになります。
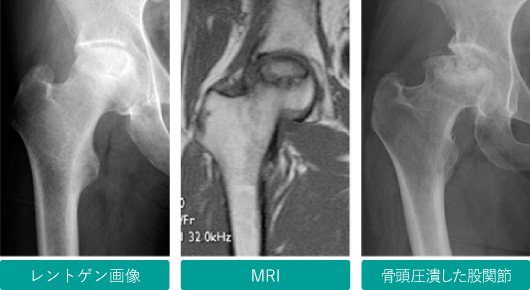
大腿骨顆部骨壊死症
一般的に60歳以上の中高年の女性に多くみられる膝の病気です。主に大腿骨の内側に壊死が生じます。特に発症時は膝の激痛、夜間の痛みを伴うことも少なくありません。レントゲン検査では、関節軟骨の下にある骨が丸く透けて見え、その周りは骨が硬くなってみえる骨硬化(こつこうか)像を呈します。しかし発症後1~2カ月はレントゲン検査では変化がみられないことがあり、診断できないこともあります。MRI検査では早期診断が可能です。病期が進むと、関節面は崩れ、さらに関節の隙間が狭くなり変形性膝関節症へと進行してしまうこともあります。
膝関節の手術
TKA(人工膝関節全置換術)
変形性膝関節症によって関節が高度に破壊され、強い膝の疼痛があり、膝の動きが悪くなっており、さらに膝の変形のため立ち上がり動作や歩行に支障のある患者様に行う手術です。人工関節に入れ替えることで外観はもとより膝痛が軽減し歩行能力を著しく改善し日常生活動作の改善、生活の質(QOL)の向上が期待できます。
全身麻酔で行います。膝の正面に11-14cmほど切開し、骨を切除し、バランスを矯正した後に金属とポリエチレンからなる人工の関節を設置します。インプラントの固定にはセメントを使用し、術直後から強固な固定が期待できます。術前にはCTデータを利用した3次元コンピューターシミュレーションを行うことにより、それぞれの関節・骨の形態に適した手術手技でより正確な手術が可能です。
手術翌日から全体重をかけた歩行訓練を開始します。片方の膝の手術の場合は個人差もありますが術後約4週間で杖歩行での退院が可能です。


UKA(単顆型人工膝関節置換術)
大腿骨顆部骨壊死症や変形性膝関節症で内側(外側はまれです)の軟骨だけが傷んでしまった場合に行う手術です。TKA(人工膝関節全置換術)に比べ膝への負担が少なく(低侵襲)、回復も早いのが特徴です。
脊椎麻酔で行います。8-10cmほど切開し、十字靱帯は残したまま、内側の骨を切除し、金属とポリエチレンからなる人工の関節を設置します。手術翌日から全体重をかけた歩行訓練を開始します。ほとんどの場合翌日から短距離の歩行が可能です。片方の膝の手術の場合は個人差もありますが術後約2週間で杖歩行での退院が可能です。

HTO(高位脛骨骨切り術)
HTO(高位脛骨骨切り術)とは、脚の形をO脚からX脚に変える手術で、内側に偏った自重のストレスを、すねの骨を切って角度を変えることで、外側に移動させる方法です。O脚の変形性膝関節症や大腿骨内顆の骨壊死に対して手術を行います。
自分の関節を温存(靱帯や軟骨は切除しない)し、機能を維持することができるため、術後の違和感は少なく、日常生活にほとんど制限がありません。術前の可動域にもよりますが術後に正座ができる方も多く、またスポーツ活動への復帰も可能です。実際に当院で手術した方がジョギング、山登り、ゴルフ、踊りなどへ復帰しています。

全身麻酔で行います。1cmほどの切開を2カ所行い、まず関節鏡で膝関節の状態を観察し内顆への処置を行います。次に下腿内側に8-10cmほどの切開を行い、術前計画に沿って骨切りし、すきまにいずれ自分の骨に置き換わる人工骨を挿入して、チタン製のプレートで固定します。術後1年程度で再度膝関節の観察とプレートの抜去を行います。この際傷んでいた軟骨の再生が見られることが多くあります。
手術翌日から歩く練習、膝を曲げる訓練を始めます。最初の1週間は部分荷重(体重の半分ほど)で歩行を行い、2週目からは全体重をかける練習をします。片方の膝の手術の場合は個人差もありますが術後4週間ほどで杖歩行での退院が可能です。


人工関節の医療費案内
入院費概算例(いずれも片側の場合)
保険の種類(70歳未満の方)
| 手術の 種類 | 一般 (3割) | 年収約1,160万円~(ア)※ | 年収約770~1,160万円(イ)※ | 年収約370~770万円(ウ)※ | 年収約370万円~(エ)※ | 住民税非課税(オ)※ |
|---|---|---|---|---|---|---|
| 人工股関節 (THA) | 70万 | 27万 | 19万 | 11万 | 57,600円 | 35,400円 |
| 人工膝関節 (TKA) | 60万 | 26万 | 18万 | 10万 | 57,600円 | 35,400円 |
| 人工膝関節 (UKA) | 60万 | 26万 | 18万 | 10万 | 57,600円 | 35,400円 |
【別途食事代・室料差額等あり】
保険の種類(70歳以上の方)
| 手術の 種類 | 前・後期高齢者 (3割) | 前・後期高齢者 (1割~2割) | 住民税非課税世帯 (Ⅱ)※ | 住民税非課税世帯 (Ⅰ)※ |
|---|---|---|---|---|
| 人工股関節 (THA) | 11万 | 44,400円 | 24,600円 | 15,000円 |
| 人工膝関節 (TKA) | 10万 | 44,400円 | 24,600円 | 15,000円 |
| 人工膝関節 (UKA) | 10万 | 44,400円 | 24,600円 | 15,000円 |
【別途食事代・室料差額等あり】
印の限度額及び減額を受けるためには、加入する健康保険から事前の申請による所得区分の認定証を発行してもらう必要があります。また、上記はあくまでも概算ですので、患者様の状態によって金額が前後することがありますことを予めご了承ください。
限度額認定証とは
事前に保険者から限度額適用認定証の交付を受けることで、病院窓口での支払いを自己負担限度額までにとどめることができます。
詳細は各保険者、もしくは入退院フロントの窓口にお問い合わせください。
手続きの流れ
- 申請書類を入手し、申請手続きの方法などを確認
- 申請書類の記入および各保険者へ提出
- 各保険者の窓口より限度額適用認定証を入手
- 入手した限度額適用認定証を病院に事前に提示
- 病院での医療費の支払いが自己負担限度額までとなります
限度額適用認定証の申請窓口
限度額適用認定証を申請する窓口は、加入されている保険の種類によって異なります。
| 保健の種類 | 申請する窓口(保険者) |
|---|---|
| 国民健康保険の方 | 市役所・区役所・町村役場 |
| 全国健康保険協会の方 | 全国健康保険協会の各支部 |
| 組合保険・共済保険の方 | 各保険者の窓口 |
肢体不自由の自立支援医療(再生医療)制度とは
この制度は、身体に障がいがある人が自立した日常生活または社会生活を営むことが出来るよう、その障がいを除いたり軽減したりするための医療費の一部を助成するものです。
- この制度を利用できる方
身体障がい者手帳の交付を受けている18歳以上の方 (手帳をお持ちでない方につきましては、この制度の対象と診断されれば 自立支援医療の申請と同時進行で手帳を作成出来ます)
- 整形外科で給付の対象となる区分と主な医療
肢体不自由…人工関節置換術、関節形成術など
- 費 用
通常、医療費の自己負担は3割ですが、自立支援医療を利用すると原則1割に軽減されます。ただし所得の状況や医療の内容によって上限額が定められています。 入院時の食費、病衣、差額ベッド代、診断書料は自己負担となります。
所得によっては給付を受けられない場合がありますが、病院では患者様の所得の状況を把握しておりません。
申請に必要な書類は各市町村の窓口に設置してありますので、制度内容等詳細はお住まいの市町村役場の担当窓口でお尋ねください。
脊椎治療センター
当センターでは頸椎症性脊髄症、腰部脊柱管狭窄症、腰椎椎間板ヘルニアなどの変性疾患に加え、脊椎後縦靱帯骨化症、脊椎黄色靭帯骨化症、環軸椎亜脱臼などのリウマチ性頸椎、化膿性脊椎炎、脊椎脊髄腫瘍など、多彩な疾患の外科的治療を行っています。
当院救急センターに搬送される脊椎外傷に対しての手術も積極的に行っています。脊髄像影検査、神経根ブロックなども行っており、例え85歳、90歳を過ぎていても、元気であれば、手術を前向きに検討しています。それぞれの患者様にとってより良い手術方法を十分に検討し、手術方法を提案。術後は基本的にICU管理とし、異常時には早期に対応できるよう心がけています。
脊椎治療の手術について
顕微鏡・外視鏡手術
腰椎椎間板ヘルニア、腰部脊柱管狭窄症など、多くの手術で顕微鏡・外視鏡を用いて細心の注意を払い、安全を心がけています。ヘルニアの場合、通常3~4cmの傷で行っています。
腰椎後方除圧固定術(PLIF、TLIF)
腰部脊柱管狭窄症などで脊柱管の狭窄が強いとき、すべり症などがあり不安定性が強い場合など、スクリューを用いた除圧固定術を行っています。この際、椎間板も郭清してケージを挿入することもあります。
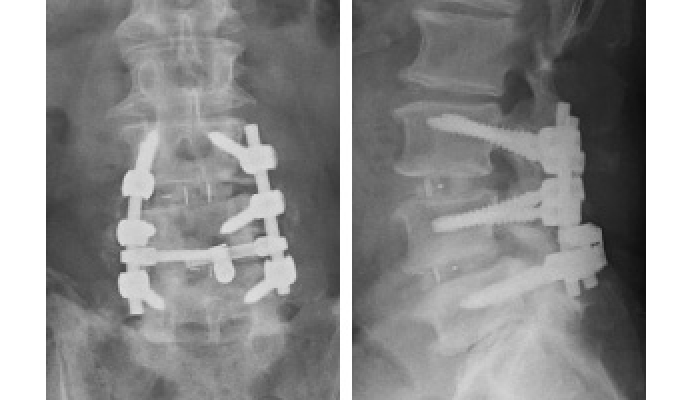
低侵襲脊椎後方固定術(経皮的スクリュー挿入術)
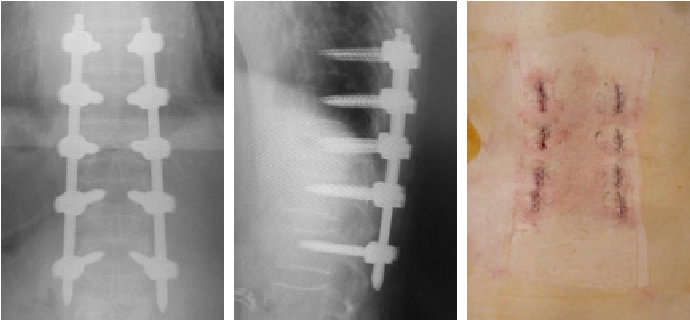
高齢者の骨粗鬆性椎体破裂骨折などに対して、小さい傷で低侵襲にスクリュー固定を行っています。低侵襲のため体の負担が少なく、早期に離床を図れます。
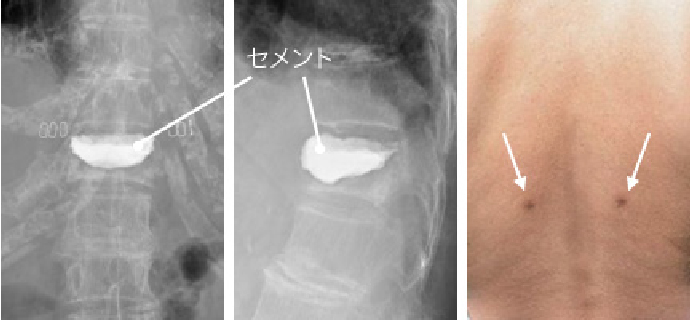
低侵襲セメント注入固定術(経皮的椎体形成術)
骨粗鬆性の圧迫骨折、偽関節などに対して、つぶれた椎体にセメントを注入して背骨の形を整える手術を行っています。全身麻酔ですが、傷が非常に小さく1時間で終わる手術のため体の負担が少なく、早期離床を図れます。
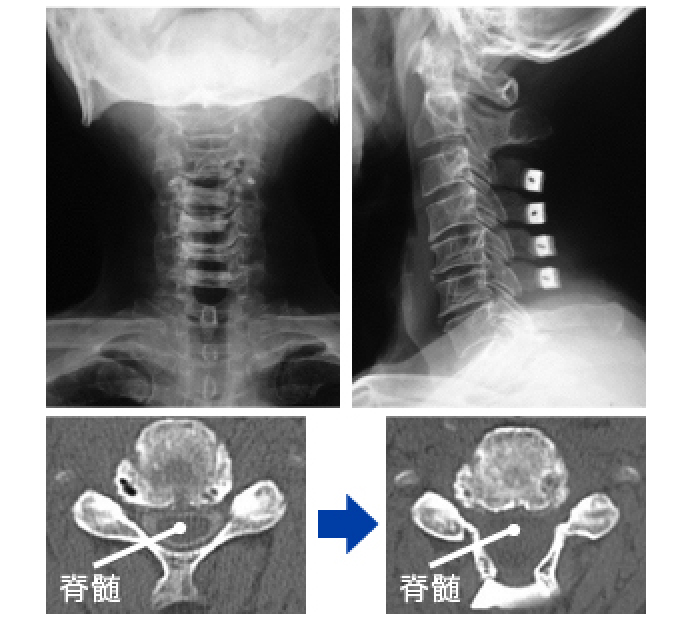
頸椎後方除圧術(頸椎椎弓形成術)
頸椎症性脊髄症など、頸椎の脊柱管が狭い症例に対して、頸椎後方から広範囲に脊髄の圧迫を取り除く手術を行っています。この際、背骨の後ろの部分(椎弓)を観音開きにし、人工骨スペーサーを固定して、脊柱管を拡大する手術をおこなっています。
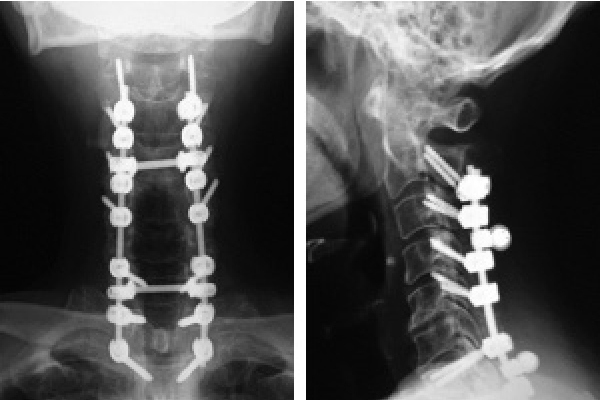
頸椎後方除圧固定術
脊柱管の狭窄が強いとき、また外傷などで頸椎に不安定性がある時など、スクリューによる固定をすることがあります。
頸椎前方除圧固定術
頸椎椎間板ヘルニア、頸椎後縦靱帯骨化症など、頸髄の前方から強い圧迫を認めるときなど、頸椎前方から神経の圧迫を取り除く手術を行っています。
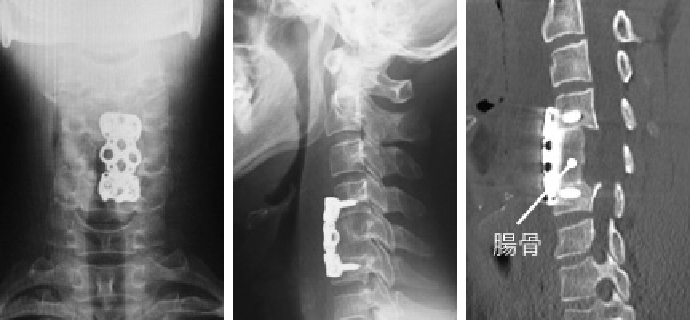
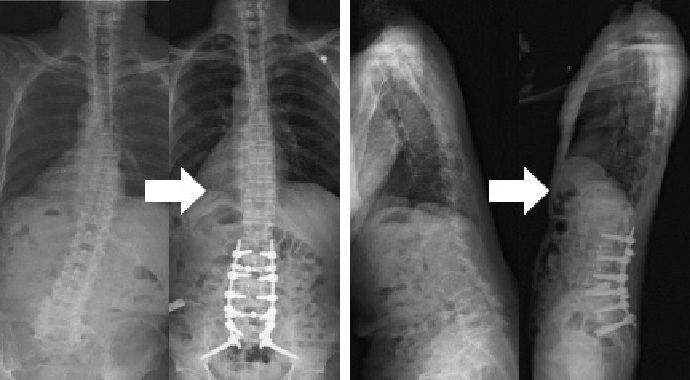
腰椎腰椎変形矯正術(腰椎後方前方固定術)
年齢ととともに腰椎の変形が進行し、腰椎変性側彎症、後弯症などに対して、腰椎変形矯正も行っています。複数回の手術が必要となることもあります。